2026年3月02日

抗うつ薬はいつやめられる?中止の時期・方法と再発予防を精神科医が解説
中止の時期・方法と再発予防を精神科医が解説
監修:片山 渚 医師(五反田ストレスケアクリニック院長・精神保健指定医)/ 公開:2026年2月
- 抗うつ薬は寛解後も最低6〜12か月の維持療法が推奨され、自己判断での中止は再発リスクを高める
- 中止する際は数週間〜数か月かけて徐々に減量(漸減法)することが離脱症状の予防に不可欠
- 再発リスクが高いのは「過去のエピソード数が多い」「残遺症状が残っている」ケース
- 脳内の扁桃体反応性の変化が再発の生物学的マーカーとして注目されており、個人差の背景には遺伝的要因も関与する
「先生、この薬はいつまで飲み続けなければならないのでしょうか?」
——外来でもっとも多く寄せられる質問のひとつです。症状が落ち着いてくると、
「そろそろやめてもいいのでは」と思われる方は少なくありません。しかし、抗うつ薬の中止はタイミングと方法を間違えると高確率で再発を招くことが、複数の大規模研究から明らかになっています。
本記事では、うつ病・不安障害の治療で広く使われるSSRI・SNRIを中心に、いつ・どのようにやめるべきか、そして再発を防ぐために知っておくべきことを最新のエビデンスに基づいて解説します。薬を減らすことを検討している方だけでなく、治療を始めたばかりの方にも知っておいていただきたい内容です。
症状が改善したからといって、すぐに薬を止めてよいわけではありません。うつ病・不安障害の治療では、症状が消えた状態(寛解)を維持するための「維持療法期間」が欠かせません。
初めてうつ病を発症した場合、寛解(症状が安定して落ち着いた状態)を確認してから、
さらに6〜12か月間の維持療法を続けることが推奨されています。この期間は「もう治った」ように感じられる時期ですが、脳内の神経回路はまだ回復の途中にあります。
『JAMA』誌掲載のレビュー(Simon et al., 2024)も、「寛解後の維持療法が再発リスクの低減に有効」と結論づけており、期間の目安として6〜12か月が国際的な標準となっています。
過去に複数回のうつ病エピソードがある方、あるいは症状が慢性的に続いてきた方は、より長期の薬物療法が必要になるケースがあります。
研究では、過去5回以上のエピソードがある場合や、中止時点で残遺症状が残っている場合に再発リスクが有意に高いことが示されています(Duffy et al., Psychological Medicine, 2024)。
このような方では、薬の中止を急ぐよりも、「今の安定を保つこと」を優先することが長期的な回復への近道になることがあります。中止するかどうか、するとしたらいつかは、必ず主治医と十分に相談した上で決定してください。
パニック障害・社交不安障害・全般性不安障害などに対してもSSRI・SNRIは広く用いられますが、うつ病と同様に中止後の再発リスクは高いことが知られています。系統的レビューとメタ解析(Batelaan et al., BMJ, 2017)では、抗うつ薬中止後の不安障害の再発率はうつ病と同等以上であることが報告されており、維持療法として少なくとも12か月間の継続が推奨されています。
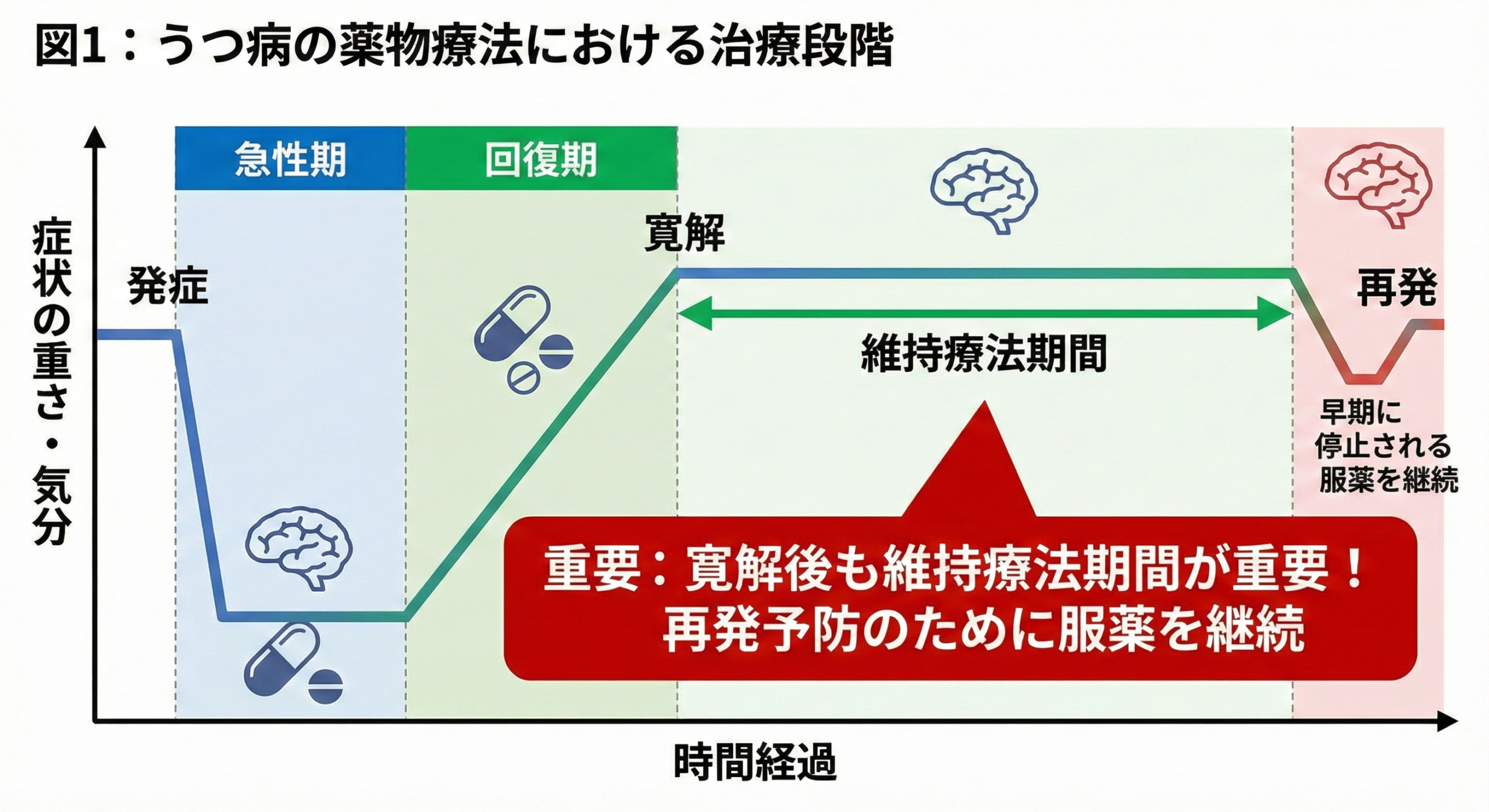
図1:うつ病の薬物療法における治療段階。寛解後も維持療法期間が重要(画像:BioRenderテンプレートを参考に作成)
抗うつ薬の中止で大切なのは、「急にやめない」ことです。
自己判断で突然服用を止めることは、離脱症状(中断症候群)や再発のリスクを大幅に高めます。
漸減法とは、薬の量を段階的に少しずつ減らしていく方法です。一般的には数週間から数か月かけて、主治医の指示のもとで進めます。減量のペースは個人差がありますが、「症状の変化を観察しながらゆっくり進める」ことが基本です(Zwiebel & Viguera, Cleveland Clinic Journal of Medicine, 2022)。
減量中に気分の落ち込み・不眠・焦燥感などが現れた場合は、減量ペースを遅らせるか、いったん前の量に戻すことも選択肢のひとつです。自己判断せず、必ず主治医に報告してください。
半減期(体内に薬が残る時間)が短い薬剤ほど、急な血中濃度の低下が起きやすく、離脱症状が出やすい傾向があります。特に注意が必要なのは以下の薬剤です。
- パロキセチン(パキシルなど):半減期が短く、離脱症状が最も出やすいとされる
- ベンラファキシン(イフェクサーなど):SNRIの中でも比較的半減期が短い
- セルトラリン・エスシタロプラムなど:比較的離脱症状が出にくいが、個人差がある
⚠ 離脱症状と再発の違い
薬を減らした後に「気分が沈む」「眠れない」などの症状が出ても、それが離脱症状(一時的)なのかうつ病の再発なのかは、自己判断が難しいケースがあります。症状が2週間以上続く場合や急速に悪化する場合は、速やかに主治医に相談してください。
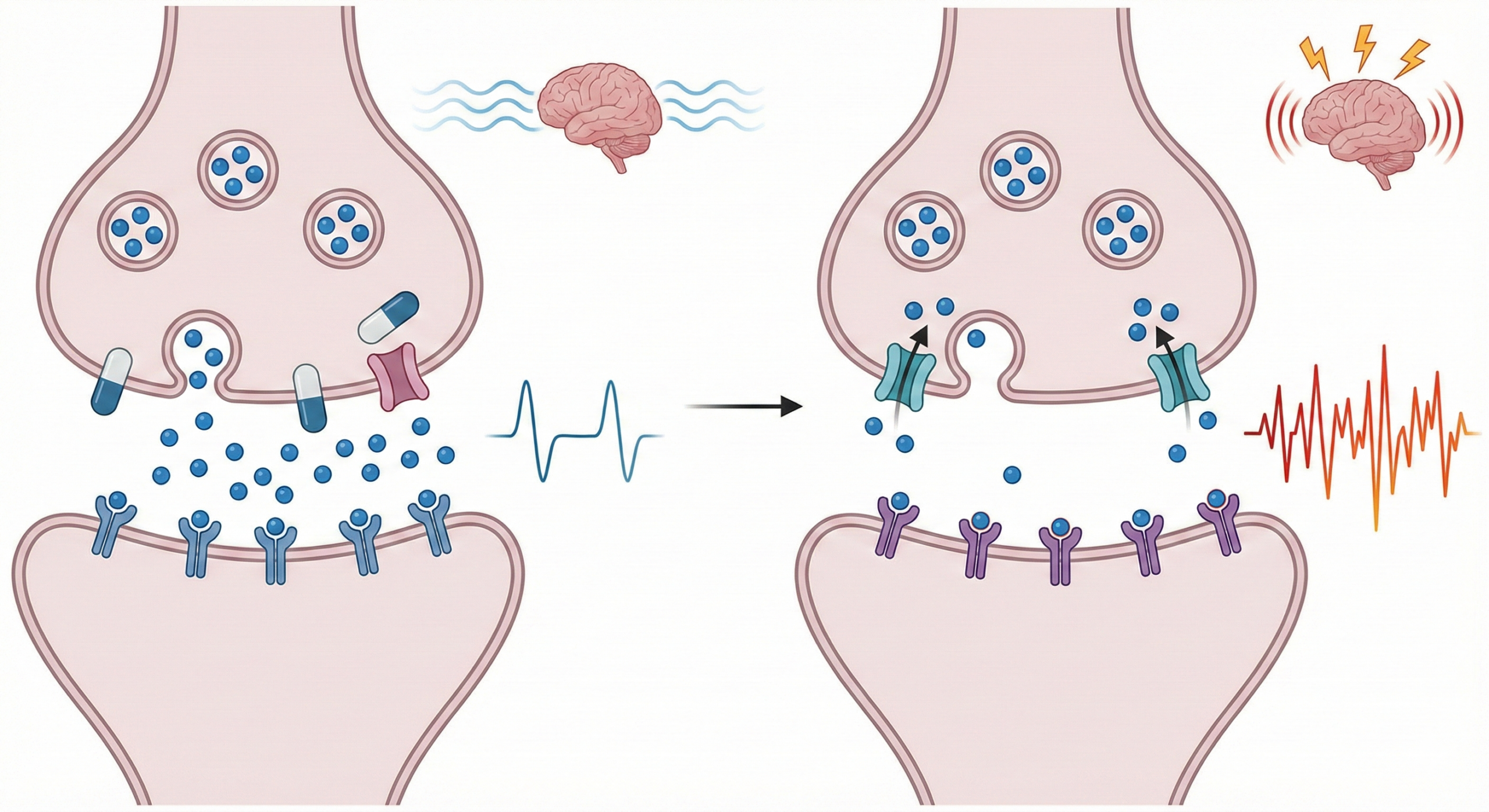
図2:SSRI中止後のセロトニン神経リバウンド。急激な中止によって神経系の過活動が起きることがある(Collins et al., Neuropsychopharmacology, 2024 を参考に作成)
「知る」から「整える」へ。
この記事を読んでいるあなたは、すでに自分と向き合い始めています。
薬の減らし方・やめ方について不安があれば、専門家と一緒に計画を立てましょう。
「薬を止めたら再発した」という経験をお持ちの方もいるかもしれません。これは意志の弱さでも管理不足でもなく、脳の神経回路に変化が生じるという生物学的なメカニズムが関係しています。
抗うつ薬による治療では、情動の処理に関わる扁桃体(へんとうたい)の過活動が正常化されることが知られています。しかし、薬を中止すると、一部の患者では扁桃体の反応性が再び上昇し、これが再発と関連することが最新の研究で明らかになりました。
2024年に『JAMA Psychiatry』誌に掲載されたfMRI研究(Erdmann et al.)では、抗うつ薬中止後に扁桃体反応性が上昇した患者は再発リスクが高いという関連性が示されています。
将来的には、こうした神経画像マーカーを活用して「中止しても大丈夫な方」を特定できるようになる可能性があります。
SSRIは脳内のセロトニン濃度を高める作用を持ちますが、服用を突然止めるとセロトニン神経のリバウンド活性化が起こることが動物実験で確認されています(Collins et al., Neuropsychopharmacology, 2024)。この神経系の過活動が、不安感・焦燥感・めまいなどの離脱症状の一因と考えられています。
また、PET研究では、SSRIによって変化したセロトニン自己受容体(5-HT1A受容体)の状態は、中止から約2週間で元の状態に戻り始めることが示唆されています。これが、中止直後の不安定な時期を生み出す神経化学的な背景のひとつです。
「同じ薬を飲んでいても、やめた後の経過が違う」という事実の背景には、遺伝的要因の影響があります。特にセロトニントランスポーター遺伝子(SLC6A4)のプロモーター領域の多型(5-HTTLPR)がSSRI治療反応性や再発リスクに関与することが複数の研究で示唆されています。
ただし、現時点では単一の遺伝子多型によって治療反応や再発リスクを臨床的に予測することは困難であり、遺伝的要因はあくまで多因子の一つとして捉えることが重要です。薬理ゲノミクス(ファーマコゲノミクス)の研究は発展途上にあり、将来的な個別化医療への応用が期待されています。
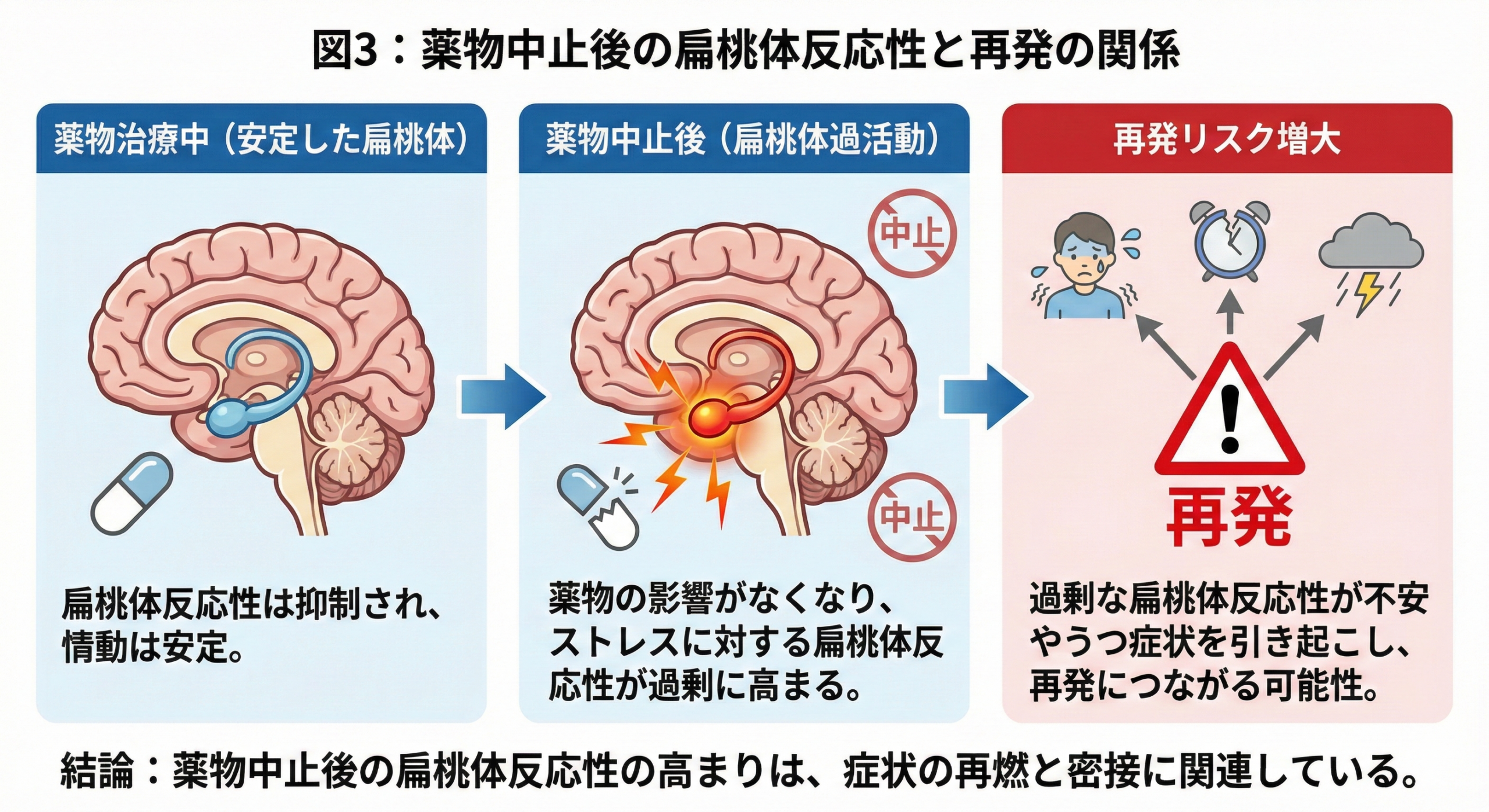
図3:薬物中止後の扁桃体反応性と再発の関係(Erdmann et al., JAMA Psychiatry, 2024 を参考に作成)
薬の中止を検討する際には、自分がどの程度の再発リスクを持つかを主治医と一緒に確認することが大切です。現在のエビデンスで特に再発リスクが高いとされる要因は以下の通りです。
一方で、年齢・発症年齢・性別などの人口統計学的な特徴は、再発予測力が限定的であることも研究で示されています(Berwian et al., Scientific Reports, 2022)。つまり、「若いから大丈夫」「軽症だったから問題ない」といった自己判断は禁物です。
中止を検討している方は、主治医に以下の点を積極的に伝えることをお勧めします。
① 過去に何回うつ病・不安障害を経験したか ② 今の生活ストレスの状況 ③ 現在残っている症状の有無 ④ 中止を希望する理由(副作用・費用・生活上の理由など)
薬を中止してからも、数か月間は定期的な通院を続けてモニタリングすることが推奨されています。症状の再燃に早く気づくことで、治療を早期に再開し、重症化を防ぐことができます。
日常生活の中で意識したいサインとして、以下が挙げられます。
- 2週間以上続く気分の落ち込み・興味・喜びの喪失
- 睡眠の質の悪化(眠れない・過眠)や食欲の変化
- 強い焦燥感・集中力の低下
- 「何もする気になれない」という活動意欲の著しい低下
これらのサインが現れたら、「再発かもしれない」と考えて早めに受診することを検討してください。また、信頼できる家族や職場の同僚に状態を伝えておくことで、周囲のサポートを受けやすくなります。
- 抗うつ薬は寛解後6〜12か月の維持療法を経てから中止を検討するのが基本。再発性・重症例はさらに長期間が必要
- 中止は漸減法(数週間〜数か月かけた段階的な減量)が原則。急な中止は離脱症状・再発のリスクを高める
- 再発リスクが高いのは「エピソード数が多い」「残遺症状が残っている」ケース。自己判断での中止は避ける
- 中止後も脳内の変化(扁桃体反応性・セロトニン系)が再発に関与する。中止後も数か月間のモニタリングが重要
- 個人差の背景には遺伝的要因も関与しており、将来的な個別化医療への応用が期待されている
「薬をやめる」という選択は、「治った」という証明であると同時に、もっとも慎重に進めるべきステップでもあります。焦らず、主治医と協力しながら一歩ずつ進めてください。そして、もし迷いや不安があれば、それを率直に相談することが、回復への最善の道です。
知識を得ることは、最初の一歩です。次のステップとして、あなたに合った方法を一緒に考えてみませんか。
「知る」から「整える」へ。
この記事を読んでいるあなたは、すでに自分と向き合い始めています。
薬の減らし方・やめ方について不安があれば、専門家と一緒に計画を立てましょう。
- Simon GE, Moise N, Mohr DC. Management of Depression in Adults: A Review. JAMA. 2024;332(2):141-152. doi:10.1001/jama.2024.5756
- Kato M, Hori H, Inoue T, et al. Discontinuation of Antidepressants After Remission With Antidepressant Medication in Major Depressive Disorder: A Systematic Review and Meta-Analysis. Molecular Psychiatry. 2021;26(1):118-133. doi:10.1038/s41380-020-0843-0
- Batelaan NM, Bosman RC, Muntingh A, et al. Risk of Relapse After Antidepressant Discontinuation in Anxiety Disorders, Obsessive-Compulsive Disorder, and Post-Traumatic Stress Disorder: Systematic Review and Meta-Analysis of Relapse Prevention Trials. BMJ. 2017;358:j3927. doi:10.1136/bmj.j3927
- Erdmann T, Berwian IM, Stephan KE, et al. Amygdala Reactivity, Antidepressant Discontinuation, and Relapse. JAMA Psychiatry. 2024;81(11):1081-1089. doi:10.1001/jamapsychiatry.2024.2136
- Duffy L, Lewis G, Marston L, et al. Clinical Factors Associated With Relapse in Depression in a Sample of UK Primary Care Patients Who Have Been on Long-Term Antidepressant Treatment. Psychological Medicine. 2024;54(5):951-961. doi:10.1017/S0033291723002659
- Berwian IM, Wenzel JG, Kuehn L, et al. Low Predictive Power of Clinical Features for Relapse Prediction After Antidepressant Discontinuation in a Naturalistic Setting. Scientific Reports. 2022;12(1):11171. doi:10.1038/s41598-022-13893-9
- Collins HM, Gullino LS, Ozdemir D, et al. Rebound Activation of 5-HT Neurons Following SSRI Discontinuation. Neuropsychopharmacology. 2024;49(10):1580-1589. doi:10.1038/s41386-024-01857-8
- Zwiebel SJ, Viguera AC. Discontinuing Antidepressants: Pearls and Pitfalls. Cleveland Clinic Journal of Medicine. 2022;89(1):18-26. doi:10.3949/ccjm.89a.21020
- Szuhany KL, Simon NM. Anxiety Disorders: A Review. JAMA. 2022;328(24):2431-2445. doi:10.1001/jama.2022.22744
- Sreeja V, Jose A, Patel S, et al. Pharmacogenetics of Selective Serotonin Reuptake Inhibitors (SSRI). Neurochemistry International. 2023;173:105672. doi:10.1016/j.neuint.2023.105672
SSRIとSNRIの仕組みと使い分け。抗うつ薬を初めて使う方向けの解説。
うつ病の診断基準・治療選択肢・回復プロセスをわかりやすく解説。
不安障害の種類ごとの特徴と、薬物療法・認知行動療法の実際。
片山 渚 医師
五反田ストレスケアクリニック院長
精神保健指定医
日本医師会認定産業医
産業保健法務主任者(メンタルヘルス法務主任者)
健康経営アドバイザー
大学病院から民間病院まで幅広い臨床経験を持つ。「薬を出して終わり」ではなく、患者が自分の力で歩き出せる状態を目指す「伴走型」の診療を実践。わかりやすい情報提供を通じて、一人でも多くの方が自分自身と向き合うきっかけを作りたいと考えている。